ENTENDA O SUS
De onde vem os problemas do SUS?
Quando abordamos os problemas que o SUS enfrenta, as reclamações podem partir de diferentes frentes. Para a população, podem ser as filas de atendimento nos hospitais ou a falta de médicos; para os gestores locais, a falta de recursos federais para apoiar a rede estadual ou municipal; para trabalhadores da saúde, as condições difíceis de trabalho por falta de materiais ou estrutura. No fundo, se pensarmos bem, todas essas questões difíceis são geradas pelo mesmo problema: o financiamento precário do sistema público de saúde. O tema é tão grave que especialistas em economia da saúde já falam em subfinanciamento e até ‘desfinanciamento’ do SUS.
No início do SUS, e por alguns anos, a União foi a grande financiadora do sistema. Nos anos 1990, o governo federal destinava em torno de 70% dos recursos da saúde. Mas isso foi mudando com os anos. Em 2000, essa porcentagem caiu para 60% e, em 2019, bateu apenas 42%.
E o que significa para o sistema todos esses números? Um grande peso que recaiu sobre estados e municípios que precisaram assumir, respectivamente, 26% e 32% dos gastos com a saúde atualmente. Uma situação complicada para muitas regiões, já que elas arrecadam menos quando comparadas à União e, por isso, precisam alocar recursos de outras áreas para que seja possível custear a estrutura mínima da saúde regional.
O SUS e o seu "desfinanciamento"
Desde o início da implementação do SUS, esta foi considerada uma questão decisiva e, ao mesmo tempo, complicada. A instabilidade no processo de financiamento do SUS fez com que, em 2000, o Congresso aprovasse a Emenda Constitucional 29, que determinou pisos obrigatórios de financiamento a todos os entes, sendo para o governo federal o valor empenhado no ano anterior mais variação nominal do PIB; e, para estados e municípios, respectivamente, 12% e 15% de suas receitas de impostos e transferências de impostos.
Essa revisão nas porcentagens só foi regulamentada em 2012. Depois disso, duas Emendas Constitucionais – a 86 de 2015 e a 95 de 2016 – mudaram a regra de cálculo do piso federal do SUS: a primeira estabeleceu 15% da Receita Corrente Líquida da União e a segunda, conhecida como emenda do Teto dos Gastos, fixou por 20 anos, ou seja, até 2036, um piso para a saúde com teto fixado no valor de 2017 corrigido apenas pela inflação. No ímpeto de ajustar as contas públicas em momentos de instabilidade econômica do Brasil, o que aconteceu foi uma redução drástica de destinação de recursos.
Com esse congelamento dos valores de repasses federais, os estados e os municípios precisaram assumir cada vez mais as contas da saúde, aumentando e muito, como vimos, a sua fatia no financiamento da saúde. No caso dos municípios a situação é bastante grave já que são eles têm a menor arrecadação dentro da estrutura federativa.
Para se ter uma ideia: do total da carga tributária do Brasil de 31,6% do PIB em 2020, 21% ficou com o governo federal, 8,5% com os estados e, apenas, 2,1% com os municípios, segundo a Secretaria do Tesouro Nacional. E o que isso gera na ponta, para a população? A lista de problemas apontada no início deste texto. Com poucos recursos, o atendimento e a estrutura de saúde se precarizam.
Após a aprovação das emendas citadas, o que aconteceu, até o momento, foi a queda no valor do piso per capita do SUS de R$ 565 para R$ 558 e no valor da despesa empenhada per capita de R$ 594 para R$ 583 no período 2017-2019, calculado a preços de 2019.
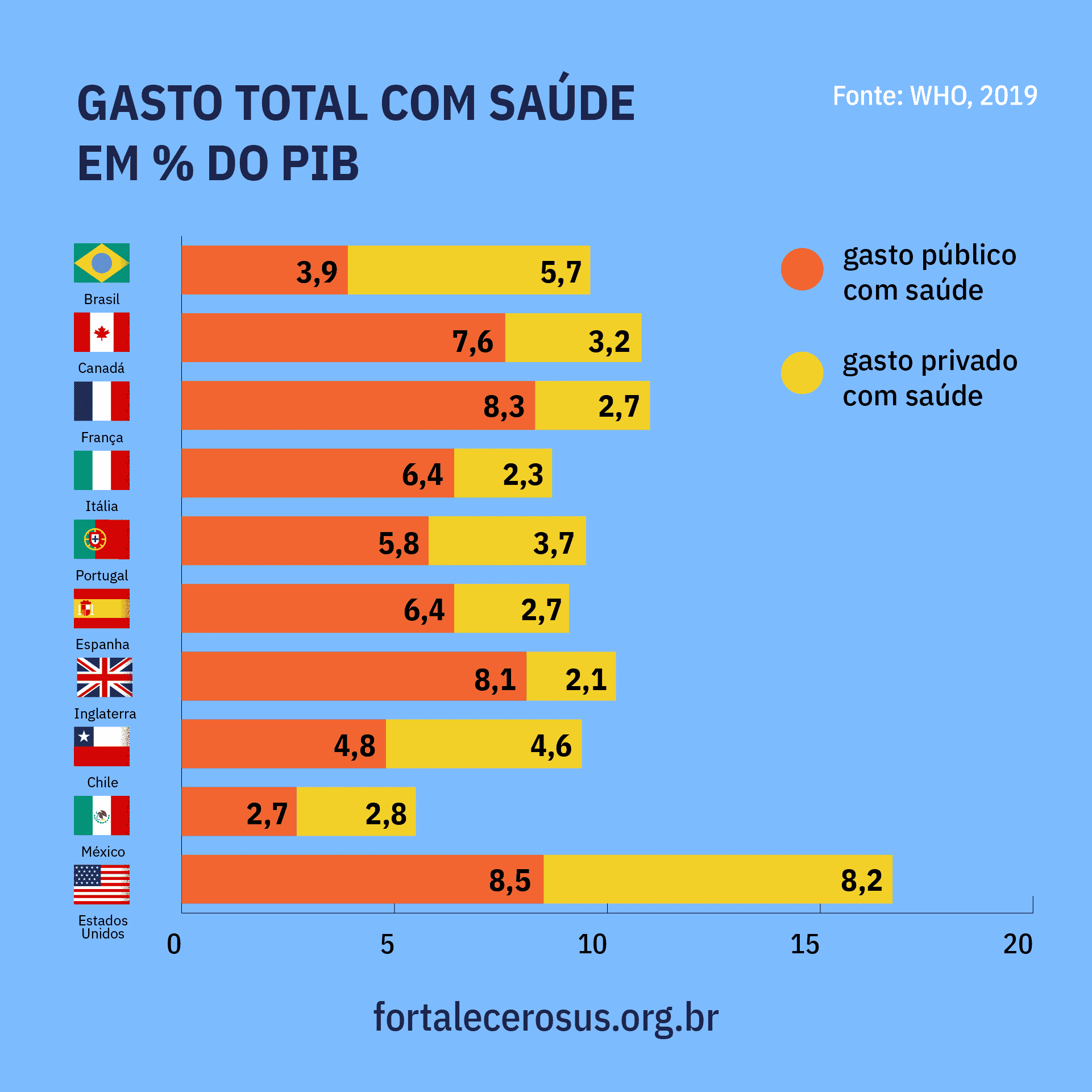
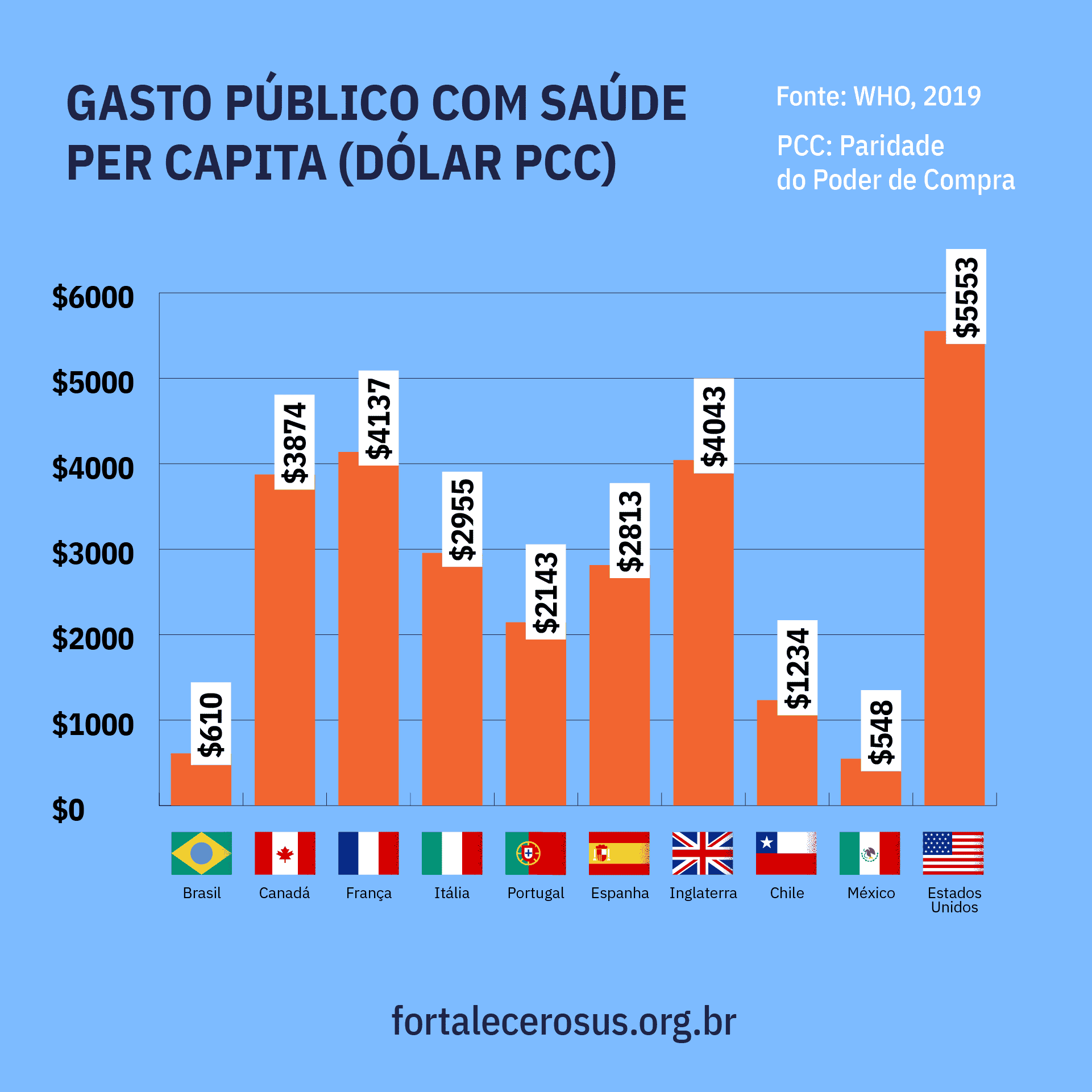
Ou seja, o gasto público do Brasil com saúde caiu ainda mais – e olha que, comparado a outras nações com sistema públicos de saúde, já somos o país que menos gasta com saúde.
É por isso que o SUS precisa de uma nova regra de piso que garanta um financiamento adequado e estável no longo prazo, e que consiga ser mantida apesar das instabilidades de ciclos econômicos.
A Abrasco defende esse pensamento e incluiu este tema como um dos prioritários para fortalecer os SUS, em seu documento.
Conheça as propostas da Abrasco para Fortalecer o SUS
O SUS foi criado em pleno Consenso de Washington [ conjunto de medidas neoliberais com o objetivo de combater as crises econômicas dos países subdesenvolvidos, especialmente na América Latina]. Foi um período que estava tendo um movimento de privatizações em todo o mundo. Então a gente não teve os mesmos recursos, por exemplo, para ampliação dessa infraestrutura, como o NHS [ National Health Service , o sistema público inglês de saúde] teve ou francês que foram logo após a Segunda Guerra Mundial, com muito recurso de longo prazo, o dinheiro do Banco Mundial, juro baixo e crescimento da economia. Quando o SUS foi criado, a gente estava exatamente no final da década perdida, com taxa de juros muito altas. Então era muito complicado financiar uma estrutura dessa envergadura com toda a dificuldade imposta naquele momento. E, depois, conseguir reverter isso nunca aconteceu. A gente nunca conseguiu de fato garantir o necessário para o SUS.
Erika Aragão